Personell fra Nasjonalt medisinsk utrykningsteam for høyrisikosmitte (NMUH) har bidratt ved over 20 intensivoverføringer av covid-pasienter hittil. Her er litt om erfaringene så langt.
Videointervju med Svein Are Osbakk, luftambulanselege Lørenskog og medlem i NMUH-teamet.
Se også: Videointervju med Dr. Daniel Löfving, medisinsk leder i Uppsala, Sverige.
NMUH ble etablert i 2018, blant annet på bakgrunn av ebolakrisen. Teamet er finansiert og administrert av CBRNe-senteret ved Oslo universitetssykehus (OUS).
Erfaringsinnhøsting
Ved starten av Covid-epidemien ønsket man å etablere et intensivoverføringstilbud som skulle bygge på erfaringer i dette teamet, før erfaringer og praktisk gjennomføring ble delt videre med vaktgående personell i Luftambulanseavdelingen ved Oslo universitetssykehus (OUS).
– Vi ser at den kompetansen har vært nyttig som train the trainer, og å involvere andre for å bre ut kunnskaper og erfaringer mest mulig, forteller Svein Are Osbakk, luftambulanselege på Lørenskog og en av medlemmene i det tverrfaglige NMUH-teamet.
NMUH består av intrahospitalt personell fra CBRNe-senteret og høyrisikosmittemiljøet ved Ullevål, samt luftambulanseleger og -sykepleiere, paramedisinere fra Lørenskog og beredskapsenheten (CBRNE).
Teamets sammensetning

Ved disse smitteintensiv-overføringene med covid-19 har det deltatt 2-3 luftambulansepersonell, en paramedisiner med ansvar for smitteintensivbilen og ofte en paramedisiner fra CBRNE-gruppa i beredskapsenheten med ansvar for smittevern.
Hver tur har vært benyttet til å gi stadig nye i teamet erfaring, for å sikre robust beredskap i alle vaktlinjer.
Etter hvert har personell fra NMUH utgjort mindre og mindre del av teamet, men bidratt til kontinuitet og erfaringsoverføring til de andre. Målet har vært å sikre robust tilgjengelig beredskap og kompetanse til å gjennomføre disse transportene.
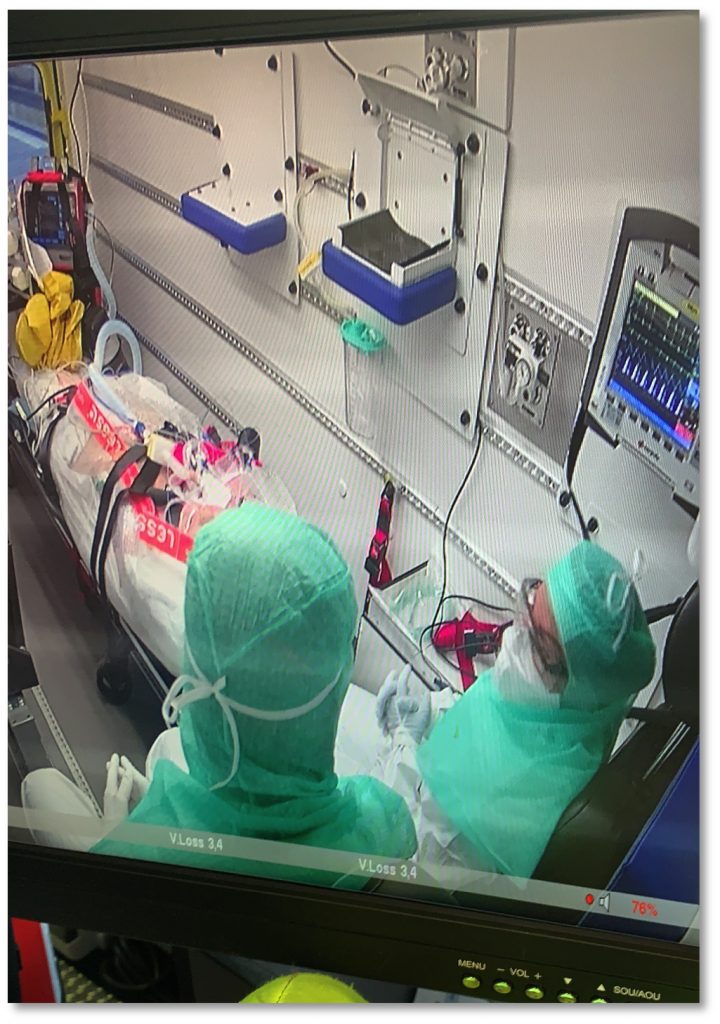
Hovedfokuset til NMUH er å være en nasjonal beredskap for transport av høyrisikosmittepasienter. NMUH har en egen spesialbygd smitteintensivbil med luftsmitteisolat som kan transportere slike pasienter til høysmitteisolatet ved OUS.
Denne kan også bringes med Hercules over lengre avstander.
Dette gir pasienter over hele landet mulighet til å få høyspesialisert behandling ved den nasjonale høyrisikosmitteavdelingen på Ullevål sykehus.
Teamet har jobbet med EpiShuttle siden denne ble utviklet, og gjennomført større fullskalaøvelser med medisinsk simulering og pasienttransport via bakke eller luft i samarbeid med blant annet Sykehuset Østfold Kalnes og St. Olavs hospital.
Men covid er ikke høyrisikosmitte

I utgangspunktet er ikke covid-19 definert som høyrisikosmitte, og derfor var ikke NMUH en naturlig ressurs som ble aktivert initialt. Det viste seg å være feil.
– Vi så hva som skjedde i Italia, og det ville vært helt feil å ikke bidra med vår kompetanse og erfaring til å gjennomføre transporter.
Hva er læringspunktene så langt? spør Stephen Sollid, sjefslege i SNLA/NLA.
– Vi har prøvd å løse oppdragene mest mulig likt vanlige intensivoverføringer.
Til nå har de ikke brukt EpiShuttle på de fleste av disse kortere oppdragene.
– Det som er nytt for oss er å bruke en åpen, mer tradisjonell løsning. Vi pakker pasientene inn i bobleplast. Vi har dem intubert og har sikret luftvei med HEPA-filter, og vi har også HEPA-filter på suget vårt. Respiratorslanger er godt festet og sikret med tape.
I tillegg har personell PPE (personlig smittevernutstyr) som også tar høyde for eventuelle areosolgenererende prosedyrer underveis. Smittevern i den situasjonen er derfor ivaretatt.
Mest mulig likt vanlige overføringer
Dermed kan det gjennomføres mest mulig likt en vanlig transport, med personellet kledd i smittevernutstyr som også tar høyde for aereosolgenererende tiltak. Dette har også gjort opplæringsbehov mindre til annet personell som skal kunne gjennomføre transporter videre.
Tilpasset PPE for smitteintensivturer:
• Hette
• Briller
• FFP3-maske
• Evt. visir
• Doble hansker
• Dråpesmittedrakt
Ved pasientetablering:
• Smittefrakk
• Doble hansker
• Kirurgisk munnbind over FFP3-masken
• Dette tas av før transport inkludert bytte til rene ytterhansker.
– Vi har lett tilgang til pasienten, og har også mulighet for å transportere i mageleie. EpiShuttle er et viktig verktøy og en hjørnesten i beredskapen for høyrisikosmitte, men covid-19-pasienter må ikke ha EpiShuttle for å kunne transporteres.
Teamet har også erfart at størrelsen til flere av pasientene ville vært en utfordring ved transport i EpiShuttle. Mange av pasientene har også hatt kritisk respirasjonssvikt. Det har derfor vært nyttig å ha flere alternative transportmuligheter enn EpiShuttle.
Ved lengre transporter vil EpiShuttle være et veldig godt alternativ, som kan gjøre praktisk gjennomføring lettere. Det er også hensiktsmessig ved transport av spontanpustende pasienter eller der det er krevende å ha tilstrekkelig PPE for alt involvert personell i nærheten av pasienten. (f.eks i mindre helikoptre osv).
Er det noen smerteterskel på kapasitet?
– De høyspesialiserte tjenestene skal være tilgjengelig for hele befolkningen uavhengig av hvor de er syke eller bor. Vi har sett i Italia at det har vært regionale forskjeller på hvor stor belastningen har vært. Vi kan sikre at pasienten kommer på et adekvat behandlingsnivå, enten fordi det er et medisinsk behov eller at den lokale kapasiteten er overskredet. Vi kan bidra til å sikre optimal bruk av begrenset intensivkapasitet.
De pasientene som har vært fraktet av NMUH-teamet til nå har enten hatt behov for å komme på høyeste behandlingsnivå eller har vært på steder hvor intensivkapasiteten har vært presset.
Kan frakte seks med Hercules
Hva vil bli utfordringene framover?
– Nå har vi hatt den første bølgen i Norge, og episenteret har vært her i Oslo og omegn. Fordelingen har likevel vært slik at enkelte sykehus her har hatt veldig stor belastning. Ved en ny bølge kan vi bidra nasjonalt til å avlaste ved å fordele disse pasientene.
Sammen med Forsvaret ser de på en løsning med å frakte inntil seks pasienter i EpiShuttle via Hercules, hvorav inntil tre er intensivpasienter.
Er det behov for en nasjonal koordinering av transportkapasiteten?
– Det er nok hensiktsmessig.
Hvilke erfaringer har dere gjort?
– Vi vil gjerne dele våre erfaringer, så dette er en fin arena for å lære av hverandre. Vi har erfart at disse transportene tar tid og er ressurskrevende. De tar gjerne mellom fire og seks timer selv om vi har fraktet mellom sykehus med korte kjøreavstander.
Covid-oppdrag tar lengre tid
Det tar lengre tid å kle seg opp. Det tar lengre tid å gjøre de vanlige tingene, levere pasienten og å ha sikker avkledning, og få rengjort utstyret.
– Du binder opp mye lengre tid på en slik transport.
Osbakk trekker fram nytten og verdien av det tverrfaglige samarbeidet. Det at teamet er sammensatt av forskjellige profesjoner som har ulike spisskompetanser.
– Det er som intensivmedisin i et nøtteskall. Vi har hatt stor glede av å ha med ambulansepersonell med kunnskap om CBRNe- og smittevernproblematikk.
Osbakk trekker fram at de har hatt en varierende utstyrssituasjon, og har måttet improvisere og bruke litt ulik vernebekledning på transporter.
– Det å ha kompetanse på å sikre hva som er kompatibelt og hvordan man kan unngå potensielle fallgruver med forskjellig utstyr er viktig.
Sjekklister og definerte roller i teamet
De har hatt én person dedikert til å stå i ren sone og følge med.
– Selv trent personell får lett tunnelsyn, og det er ganske lett å gjøre banale smittevernfeil når man er opptatt med en pasient.
Osbakk legger til at den dedikerte personen blitt brukt til å gå gjennom sjekklister, passe klokka, tenke på restmengde av oksygen og når det kan være behov for ny dose med muskelrelakserende medisin.
De har også gjort pasientdokumentasjon i ren sone. Kommunikasjonen i teamet har vært sikret med nødnett-samband i egen dedikert talegruppe.
Dette har vært spesielt nyttig der teamene har vært fysisk adskilt av isolat-/sluseløsninger eller der behandlingsteamet har vært inne i en intensivkohort og jobbet i uren sone, med resten av teamet i ren sone.
– Det er vanskeligere å tenke på alt i full vernebekledning når man har stort pasientfokus.
Sjekklister har vært spesielt viktig.
– Vi har brukt sjekklister i alle faser, ikke ulikt det man gjør på et flyoperativt oppdrag. Her er det enda flere momenter vi skal passe på. Da blir sjekklister et viktig verktøy.
Systematikk og bedre smittevern
Samtidig prøver man å gjøre oppdragene mest mulig like vanlige intensivoverføringer, så erfaring fra intensivtransporter tidligere er en stor fordel.
– Samtidig ser vi at det å gjøre ting enda mer rigid og systematisk er nyttig.
Virkemidlene er sjekklister, kameratsjekk, godt teamsamarbeid, god CRM og closed-loop-communication.

– Vi ser det er bra for egensikkerhet og for pasienten.
Selv om covid-epidemien har vært belastende for helsetjenesten, så synes Osbakk at det å fortsette å tenke på smittevern er noe helsevesenet bør ta med seg videre.
– Det å lære seg disse tingene her vil ha verdi lenge etter denne epidemien. Smittevern har vært et felt som har hatt for lite fokus.
Etter covid-19 vil ikke behovet for godt smittevern bli borte. Multiresistente bakterier er et økende problem. Å tenke god hygiene for pasient og personell er viktig.
– Her har vi fått et skikkelig kompetanseløft i tjenesten som vi må utnytte videre, avslutter Osbakk.
Nyttige erfaringer:
• Gode forberedelser er viktig
• Tverrfaglig team med fordelte arbeidsoppgaver:
• Sjekklister i alle faser
• Samband i teamet
– Nyttig også ved arbeid i kohort/isolat
– Noen andre som passer tid (muskelrelaks, O2)
– Dokumentasjon i ren sone
– Kameratsjekk PPE, prosedyrer og sjekklister
• Tydelig rollefordeling og brief på pasientrom
– Unngå å få folk bak deg, krysskontaminering
• Unngå areosolgenerering ved respiratorbytte
– Fiksere alle respiratorslanger – egne og andres.
– Bendelbånd for ekstra fiksering av tube før pasientforflytning
– Clampe tube i expiriet
– Respirator i stand-by før frakobling
– Starte ny respirator etter påkobling
– Slippe clamp.
• Fiksering og verifisering tubeposisjon
• Sikre O2 til respirator
• Ting tar tid! Mye tid!
• Riktig bruk av PPE – kameratsjekk. Også veldig viktig ved avkledning.
Tips:
• Ting tar tid
• Fokus på egensikkerhet – ”sikre skadestedet”
• Viktig med en person i ren sone som observerer og passer på de andre. Lett å få tunnelsyn.
• Evt egen arbeidskanal for teamet om fysisk oppsplitting
• Gjør ting som ved en vanlig intensivtransport, men enda viktigere med god systematikk.
• Kontinuitet og erfaringsoverføring til nye i teamet nyttig læringsform.
• Sjekklister
• Godt teamarbeid – God CRM
• Closed-loop-communication
Video-intervjuer på engelsk:

2 Comments